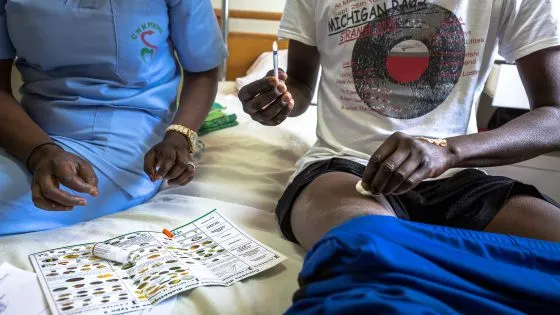
La aguja entra como una picadura de cualquiera de los mosquitos que revolotean a su alrededor. Sin aullido aparente. Sin muesca en la cara. Sin derroche de vida, en suma. Su expresión se esfumó cuando su cuerpo dejó de regular el azúcar que ingería. El tiempo transcurrido es, de hecho, el culpable de que el brillo no refulja de nuevo. Ni siquiera con el sudor que empapa las comisuras y forma una especie de garúa en esta dependencia sin ventanas.
Tiene 55 años, el gesto serio, ausente, y apenas voz para decir su nombre. Ese anonimato le impide personalizar la enfermedad en varones como él, de complexión media y barba a tijera, pero a la vez servir como ejemplo de miles de personas en su situación. Sufre diabetes y es el primer día que pasa en el hospital regional de Ziguinchor, en Senegal. Sus lamentos son tenues. La presión, baja. Y la cantidad de glucosa en sangre, por encima de los 100 miligramos por decilitro: suficientemente alta como para requerir la insulina que el médico le inyecta en el antebrazo.
Ha estado al borde del coma diabético. Ahora, el suero y la hoja de palma que agita su mujer lo espabilan del letargo que arrastra desde hace cinco años. Los mismos que lleva como insulino-dependiente en un país con 292.000 casos de diabetes registrados en 2014 y una mortalidad relacionada del 11% según la Federación Internacional de Diabetes (IDF, en sus siglas en inglés). En el departamento de Casamance, donde este centro médico cubre las necesidades de unos 338.000 residentes, la media se asemeja a las cifras nacionales.
En Casamance, además, se dan algunos agravantes. Los núcleos urbanos de esta provincia no cuentan con unas instalaciones como las de Dakar, Saint Louis o Thiès, las tres ciudades más pobladas del país. Tampoco con sus mismos servicios ni con la misma presencia de organizaciones internacionales. Este inmueble de Ziguinchor, conocida como "capital del sur", abarca varios edificios y las especialidades de cardiología, gastroenterología o la unidad de enfermedades de transmisión sexual. Y los pacientes, en un país donde el salario mínimo son 30 céntimos de euro por hora de trabajo (unos 100 euros al mes trabajando a jornada completa), apenas tienen el dinero suficiente para cubrir un tratamiento básico que les permita desarrollar una existencia plena a pesar de la perpetuidad de su enfermedad.
“Un bote de insulina con cantidad para cuatro o cinco días cuesta unos 1.500 francos [alrededor de 2,30 euros] y la jeringuilla, que se utiliza una semana, 125 [20 céntimos de euros]”, explica Dienaba Badji, una trabajadora social de 58 años que parece ejercer además de enfermera y auxiliar administrativa. Su experiencia anterior en Dakar o Tambacounda, al Este, le han hecho volcarse en este rincón de manglares donde ya lleva una década. “Aquí, cinco de cada cinco no pueden comprarse lo mínimo para tratarse, es decir, nadie”, resuelve, “Y esto no es Europa. No hay medios. Después de las afecciones coronarias, la diabetes es la segunda causa de muerte”.
Senegal registró 292.000 casos de diabetes en 2014 y una mortalidad relacionada del 11%
En los países desarrollados la enfermedad es la séptima causa, según la Organización Mundial de la Salud (OMS), pero se perfila como una de las grandes epidemias del futuro: la IDF cifra en 387 millones los afectados a nivel mundial; la mitad de ellos, sin diagnóstico, y pronostica un aumento de 205 millones más para dentro de cuatro lustros. En este rincón de África (como en tantos otros del globo terráqueo) esta dolencia supone una precarización severa de la salud que llega a acarrear ceguera, problemas de huesos o piel y hasta amputaciones de miembros. Todo por no atajar una afección que no resta esperanza de vida más que por los obligados controles de sangre y su dosis correspondiente de insulina, un par de veces al día.
Entre los diabéticos de Senegal —que podrían llegar a 421.000 en 2030, según la OMS— el horizonte vital se reduce hasta 13 años. En el país es de 63,2 de media, tal como recoge la publicación Perspective Monde del Banco Mundial, que lo sitúa en el puesto 154 mundial. Nada hace acompasar el crecimiento de su Producto Interior Bruto (un 3% continuado en los últimos meses y similares perspectivas para los próximos) con el número de personas que consiguen enfrentarse a la enfermedad. Un 62,5% de los afectados no está diagnosticado, estiman desde la IDF. Y los que lo están, apenas pueden ser constantes con el tratamiento. Por eso acuden (generalmente, demasiado tarde) a este centro. Un remedio endeble, pues sólo palia de forma temporal lo que debería ser algo continuo. “Aquí tenemos dos glucómetros, jeringuillas e insulina, pero no es suficiente. Cada noche cuesta 2.000 francos [unos tres euros] y no pueden permitirse más de cuatro o cinco, así que mejoran un poco pero vuelven a empeorar en cuanto salen”, indica Dienaba Badji bajo la mirada de una mujer que expulsa su fatiga a base de suspiros.
Entre los desafíos de la OMS contemplados en el denominado Plan de Acción Mundial para la prevención y el control de las enfermedades no transmisibles 2013-2020 está, como primera meta, reducir en un 25% la mortalidad causada por enfermedades cardiovasculares o respiratorias, cáncer o diabetes. Y la IDF tiene planificado un conjunto de fines para su descenso. Esta lista pasa por “optimizar recursos humanos y sanitarios” o “fortalecer los marcos institucionales para garantizar respuestas coherentes, innovadoras y eficaces” y lograr “los mayores beneficios posibles en relación a la inversión”. Algo que, en el caso de Senegal, se intenta llevar a cabo con un polarizado sistema sanitario, dividido entre los centros privados (inasequibles para una población que cuenta con el 54% de sus miembros bajo el umbral de pobreza) y una deficiente sanidad pública donde los servicios se pagan a menor precio.
“¿Cómo van a tratarse si ni siquiera están sensibilizados?”, se pregunta el doctor Karim Sadio mientras recorre unas habitaciones de paredes desconchadas, catres desnudos y ventiladores estropeados. “El objetivo es, además de las ayudas para el acceso a los medicamentos, que en las escuelas se enseñe a prevenir. En estos momentos, son los niños los que alertan a los padres. Estos no les creen o se pasan a terapias naturales si ven que están mejor, que los síntomas han remitido”, arguye este experto tras 15 de sus 38 años trasegando estos pasillos.
La OMS pronostica un aumento de 205 millones de casos más para dentro 20 años en todo el mundo
La solución, expone el especialista, pasa por una mayor divulgación de las causas y señales de la enfermedad y por hacer pedagogía para recuperar hábitos saludables. El sedentarismo, la mayor ingesta de grasas y azúcares o relegar los guisos caseros en favor de lo industrial —prácticas que se han extendido por todo el planeta— han cronificado la diabetes en el 9% de los mayores de 18 años. Un millón y medio de personas mueren en la Tierra anualmente por su culpa. De esa cantidad, el 80% lo hace en países con ingresos medios y bajos. La IDF aumenta la cifra a 4,9 millones y computa un deceso cada siete segundos a causa de la diabetes. A pesar, detallan, de que uno de cada nueve dólares gastados en materia sanitaria se destinen a algo relacionado con esta dolencia. “Vida activa, mantener el peso adecuado, evitar el tabaco y una abundante proporción de frutas y verduras en la dieta son las mejores medidas de prevención”, alertan desde la OMS, que añade: “Una barata prueba de sangre es lo mejor para conseguir un diagnóstico temprano”.
Algo de lo que son más que conscientes en este edificio levantado en 1964, poco después de que Senegal se independizara de Francia. Aquí, las víctimas de esta pandemia languidecen en camillas recubiertas por las sábanas que colocan los familiares, también responsables de proveerles de alimento. Y ‘madame’ Badji —como todos se dirigen a ella— busca infatigablemente una ayuda entre agrupaciones extranjeras y estatales para que los enfermos recobren la voz. La energía y el aliento que les haga brincar en cada picotazo. Ya sea de aguja o de mosquito.